No final do ano Estela foi com as amigas a uma excursão para pousada do Rio Quente.
A viagem foi maravilhosa e diverti da. Na hora de descer do ônibus, Estela segurou a alça da mala de rodinhas. A rodinha dianteira enroscou na calçada. Para tentar segurar a mala Estela abriu o braço, mas a rodinha deslizou e a mala caiu pro lado. Estela abriu o braço fez o máximo de rotação externa, pra conter a queda da mala. Não conseguiu! Na hora senti u uma dor terrível na parte da frente do ombro que se estendeu até axila. Pronto! Estela machucou o ombro, segundo o médico plantonista, Estela deslocou anteriormente o seu ombro direito, este foi o diagnóstico final do médico do pronto socorro, após examinar Estela e analisar o seu raio X.
E agora , o que Estela vai fazer, no vigor dos seus 76 anos, com pelo menos cinco viagens planejadas para o primeiro semestre de 2025?
O médico sugeriu a cirurgia, mas avisou para Estela : A parte mais dolorida da recuperação é a fisioterapia, o ganho dos movimentos!
Estela, decidiu não operar! Pensou : Não vou fazer os movimentos que me causam dor. Porém ao diminuir os movimentos que lhe causavam dor, a musculatura do ombro e da escapula foi enfraquecendo, os tendões foram ficando sem resistência , de repente percebeu que sumira o contorno do ombro, a sua mão do lado da lesão começou a ficar mais fria ,e agora até os movimentos que ela tinha escolhido para fazer ficarão difíceis. Já se passavam três meses. Voltou ao médico e ele sugeriu a fisioterapia pré-operatória.
O Deslocamento ou luxação do ombro, na verdade se refere a luxação da articulação glenoumeral , significa que o úmero se separou da glenóide da escapula, resultando na luxação da articulação glenoumeral.
Diferente de algumas articulações do corpo, onde os ossos se encaixam em uma cavidade, formando a articulação. A articulação entre o ombro e a escapula não, a glenoide parte da escapula é rasa e se articula com uma pequena parte da cabeça do úmero, tornando-se assim uma articulação instável.
É uma das articulações que mais sofre luxação no corpo. Aproximadamente 50 % das luxações acontecem na articulação glenoumeral. Noventa por cento das lesões causam deslocamento anterior do da articulação glenoumeral e 3% causam deslocamento posterior desta articulação.
No caso da Estela , ela sofreu um trauma com o braço aberto(abdução) e fez uma rotação externa da cabeça do úmero, afetando a sua conexão com o lábio glenoide( ponta superior da escapula que se conecta ao úmero).
Os esportes de contato, as quedas de moto, são causas comuns de luxação do ombro. As quedas e os acidentes de carro são as maiores causas de luxação do ombro.
A luxação de ombro pode ocorrer mais de uma vez, ou seja ter recidivas?
Sim! Se a primeira luxação cicatrizou de forma deficiente ou se os músculos que circundam a articulação estão muito fracos ou muito encurtados.
Pacientes jovens tem maior frequência de deslocamento por que fazem mais força e tem atividades maiores com o ombro, ou fazem atividades que exigem mais força do ombro.
Pacientes com manguito rotador rompido ou fratura da cavidade glenóide tem maior chance de sofre uma nova luxação.
A articulação glenoumeral é mais suscetívo a deslocamentos anteriores nas amplitudes de movimento de 90º de abdução e de 90º graus de rotação externa, devido à falta de ligamentos que suportem e estabilizem a dinâmica da articulação. Neste caso a parte inferior da cavidade glenóide serve com a primeira restrição a translação da glenoumeral.
Complicações que podem ser associadas a essa lesão:
Instabilidade no ombro por danos no ligamento glenoumeral inferior;
Defeitos da cabeça do úmero, como Hill Sacks* e lesões em Bankart*
Danos das artérias axilares ou do plexo braquial.
Podem haver deslocamentos posteriores , ou seja a cabeça do úmero é forçada para trás como braço em abdução, porem estes são mais raros 3 e geralmente são causados por convulsões, traumas ou choques elétricos.
Apresentação clinica da Luxação Anterior da Articulação Gleno
Deslocamento anterior
A cabeça do úmero fica anterior, medial e ligeiramente inferior a posição normal da fossa glenóide.
O braço é mantido em abdução e em rotação externa;
Perda do contorno normal do deltoide e da proeminência posterior e lateral do acrômio;
A cabeça do úmero fica palpável anteriormente;
Os movimentos ficam limitados e doloridos;
É palpável abaixo do processo coracoide e em direção as axilas
Possíveis danos do manguito rotador e dos ossos;
A tração sobre as axilas pode resultar em danos dos vasos sanguíneos axilares, resultando na redução da pressão dos pulsos e mãos frias;
As lesões de nervos periféricos são comuns durante a tração do plexo braquial.
Como é feito o diagnóstico da Luxação Anterior Gleno Umeral?
A radiografia geralmente é sufi ciente para fazer um diagnóstico de luxação do ombro, no entanto, a TC e a RM são frequentemente necessárias para avaliar a presença de fraturas sutis da borda glenoide ou lesões ligamentares/tendíneas, respectivamente.
Tratamento/Intervenções
Um ombro deslocado necessita de redução imediata. Isso geralmente é realizado no Pronto-Socorro, após sedação e analgesia adequada. Diversas técnicas podem ser uti lizadas para reduzir o ombro.
Luxação Anterior
As CIAs são geralmente tratadas com redução fechada e um período de imobilização (por exemplo, 6 semanas), permitindo a cicatrização capsular adequada. Para uma cicatrização bem-sucedida e, eventualmente, a função normal, é necessário um tratamento estruturado de fisioterapia para reduzir a atrofia muscular e manter a mobilidade. Durante a imobilização, exercícios isométricos para os músculos do ombro são essenciais. O reparo cirúrgico pode ser necessário para tratar complicações da luxação e lesões associadas.
Após um CIA traumático, há grande variabilidade no período de imobilização pós-operatória e na fase em que cada tipo de exercício é introduzido. Faltam pesquisas comparando o efeito de diferentes programas de reabilitação, assim como evidências para orientar a reabilitação pós-operatória. O progresso recente em procedimentos cirúrgicos e a diversidade de populações que apresentam CIA contribuem, em parte, para essa variabilidade. Wang e colaboradores sugeriram um protocolo de três fases:
Fase 1 – Imobilização (até 6 semanas). O objetivo é manter a estabilidade ântero-inferior
Tradicionalmente, acreditava-se que a imobilização era feita com rotação interna, mas, de acordo com Miller, a imobilização tem sido benéfica na rotação externa, pois há maior força de contato entre o lábio glenoide e a glenoide.
Pesquisas de Itoi sugerem que a imobilização a 10 graus de rotação externa apresenta menor taxa de recorrência do que a imobilização interna a 10 graus.
Atualmente, não há consenso sobre a duração da imobilização em tipoia.
Os períodos tí picos de imobilização em ti poia variam de 3 a 6 semanas para menores de 40 anos e de 1 a 2 semanas para maiores de 40 anos.
Durante o período de imobilização, o foco está na amplitude de movimento (ADM) do cotovelo, punho e mão, e na redução da dor. Exercícios isométricos podem ser incorporados para a musculatura do manguito rotador e do bíceps, como os Exercícios de Codman. ADM para rotação externa (0-30º) e elevação anterior (0-90º).
Fase 2 (6-12 semanas)[9]: O objetivo é restaurar a mobilidade adequada, especificamente na rotação externa.
ADM para atingir a amplitude de movimento completa, quando o alongamento for permiti do, alongue passivamente a cápsula articular posterior por meio de mobilizações articulares ou autoalongamento.
Nenhum exercício de fortalecimento ou repetitivo deve ser iniciado até que a amplitude de movimento completa seja alcançada.
Fase 3 (12-24 semanas): Retorno bem-sucedido aos esportes ou atividades físicas da vida diária
Inicie exercícios de fortalecimento. Os exercícios de fortalecimento devem ser baseados na deficiência.
Normalmente, inicie os exercícios de fortalecimento com movimentos indolores, com exercícios para estabilidade.
Uma possível progressão poderia começar com o foco na musculatura do manguito rotador e nos estabilizadores da escápula, que incluem trapézio, serrátil, levantador da escápula e romboides. Em seguida, progrida para a musculatura maior, como deltoides, latíssimo do dorso e peitorais.
Inicie o foco em exercícios funcionais, incluindo treinamento proprioceptivo, adaptados para promover as atividades do paciente e sua participação na sociedade.
Como reabilitar uma paciente que sofreu um deslocamento glenoumeral anterior( luxação anterior do ombro.
Avaliação:
Questionar sobre mecanismo da lesão e os sintomas que o paciente apresenta , dor aos movimentos ? Quais movimentos?
Fazer os testes musculares, e avaliar as amplitudes de movimento da articulação, força e encurtamentos musculares do ombro ,escapula e membro inferior;
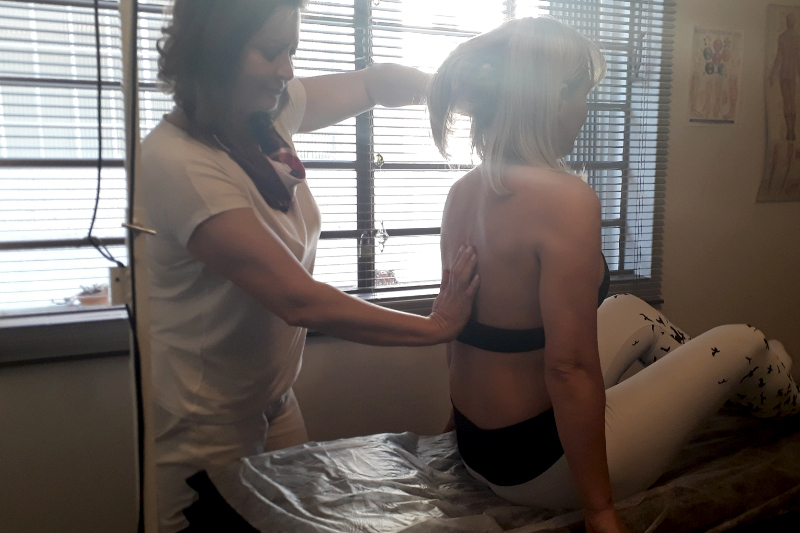
Palpar os tecidos moles de ombro e escapula;
Avaliar a postura – Buscar os efeitos da lesão na postura do paciente.
Questionar sobre a funcionalidade do ombro após a lesão nas tarefas de vida diária;
- Tratamento fisioterapêutico:
O mecanismo da lesão da Estela foi a flexão de cotovelo e punho para segurar a alça da mala ,seguida da abdução excessiva combinada com a rotação externa para evitar que a mala caísse pro lado quando a rodinha deslizou na calçada. Esse mecanismo causou uma lesão nos músculos:
Subescapular, bíceps cabeça longa, supra espinhoso, infra espinhoso e deltoide.
Resultou na hipotrofia do deltoide ,supra espinhoso e romboide.
Tratamento fisioterapêutico:
1 – Estimulação elétrica com o FES .Local: Supra-espinhoso – infraespinhoso e deltoide médio combinado com movimentos assisti dos de abdução do braço e rotação externa do ombro
Paramêtros: Modo: Sincrônico Freq: 030 Hz Larg: 400 us T: 10 min para abdução -5 repetições a cada estimulação, seguida da pausa do aparelho ; 10 min para rotação externa -5 repetições a cada estimulação, seguida da pausa do aparelho
2- Exercícios para a Cinesia escapular:
Nas primeiras sessões é muito importante estabelecer a cinesia escapular, geralmente reduzida após um trauma de ombro.
Exercícios : 1ª Fase – Cinesia Escapular
2.1- Paciente sentada em frente a uma mesa , cotovelo fleti do apoiado sobre a mesa, palma da mão sobre um livro , ou superfície convexa( xicara, bools, ou prato fundo). Deslizar o objeto anteriormente e posteriormente sobre a mesa. Aduzindo a escapula durante o movimento; - 2 – Paciente sentada em posição lateral a mesa, executar o movimento anterior;
2.3 – Paciente em pé , em frente a uma parede, braços semifletidos, segurando um travesseiro ou uma almofada fixa à parede, na altura dos mamilos. Deslizar a almofada para cima até a altura dos olhos e retorna a posição inicial. 10 repetições e 1 minuto de repouso entre as séries*